Knochenbrüche bei Prothesen
Periprothetische (prothesenumgebende) Knochenbrüche (PPFF) sind von den betroffenen Patienten immer als absoluter Notfall zu behandeln.

von Dr. med. Thomas Michniowski
Die Implantation von Hüft- und Kniegelenks-Totalendoprothesen (KTEP) gehört in der Schweiz zu den 20 häufigsten operativen Eingriffen bei stationären Patienten. Auch international zeigt sich ein Zuwachs bei den Implantationszahlen. Gründe dafür sind vor allem die gestiegene Lebenserwartung, die bessere medizinische Versorgung, die gleichzeitige Zunahme von verschleissbedingten Gelenkserkrankungen sowie das zunehmende Aktivitätsniveau.
Das Team der orthopädischen Klinik des Spitals Limmattal ist aufgrund seiner Erfahrung und Spezialisierung Ihr idealer Partner bei der Behandlung dieser schwerwiegenden Erkrankung. Zudem verfügen wir über die dafür notwendigen interdisziplinären Strukturen und Einrichtungen (Intensivstation, Akutgeriatrie, Kardiologie etc.).
Welche Ursachen gibt es?
Ursachen für die PPFF sind meistens:
- Bruch mit geringer Krafteinwirkung
- Verletzungen im Zusammenhang mit bereits gelockerten Prothesen
- Abriebbedingte Osteolysen (Knochenabbau)
- Periprothetische (prothesenumgebende) Infektionen
- Brüche aufgrund von Implantat-Fehlstellungen
Was sind die Risikofaktoren?
Zu den allgemeinen Risikofaktoren für eine PPFF zählen einerseits ein hohes Patientenalter, andererseits neurologische Erkrankungen mit Sturzneigung. Des Weiteren gibt es Erkrankungen, welche eine verminderte Knochenqualität oder Bruchheilung bedingen können:
- Osteoporose
- Rheumatische Erkrankungen
- Stoffwechselerkrankungen des Knochens
- Medikamentation mit Kortison-Präparaten
Klassifikation der prothesenumgebenden Knochenbrüche
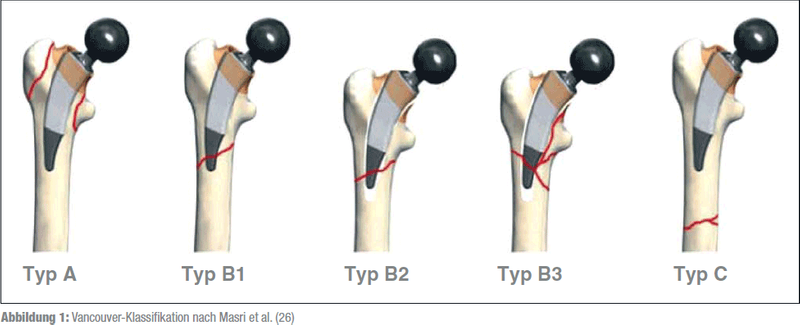
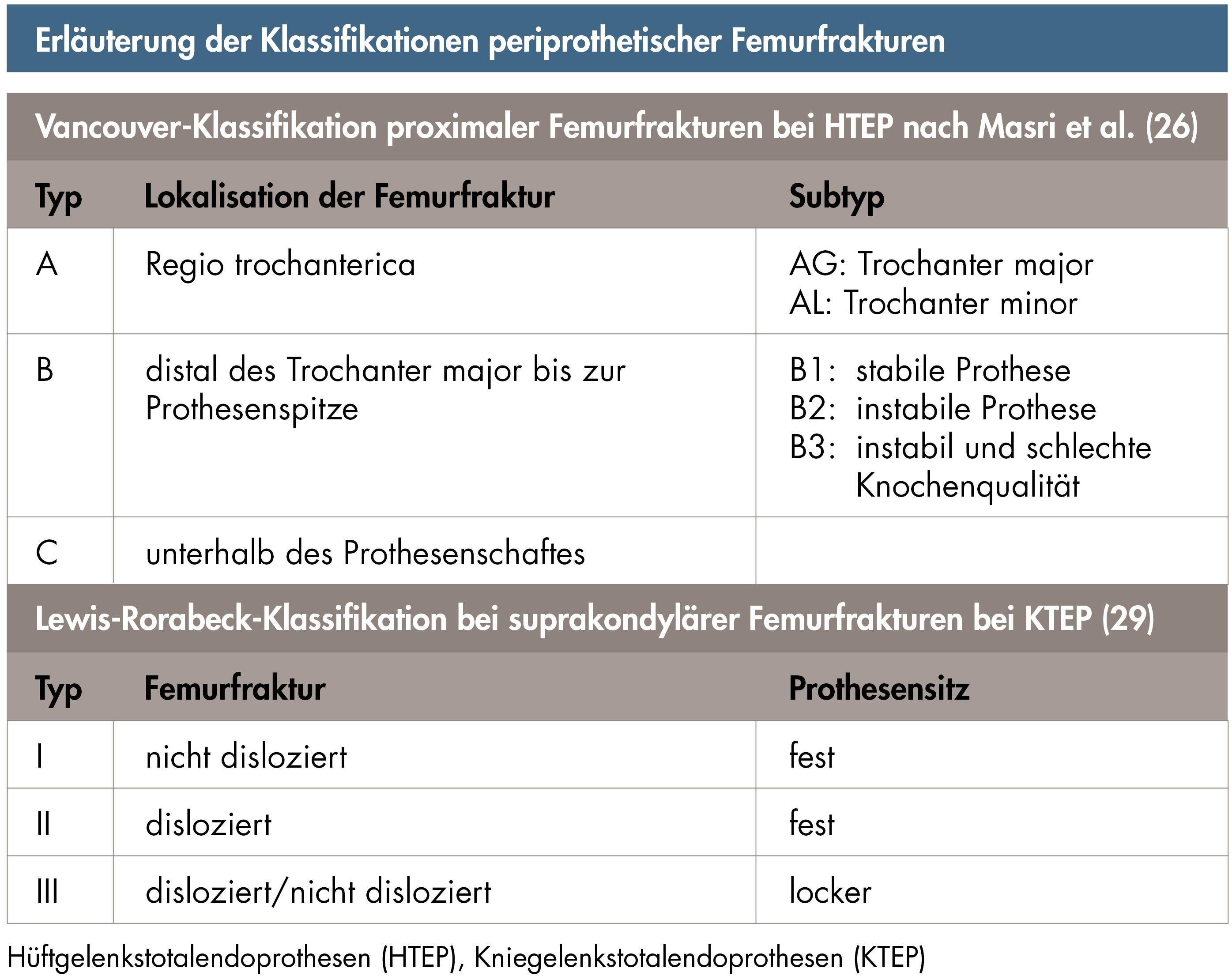
Für die Beschreibung und Klassifikation der PPFF im Bereich des Hüftgelenks hat sich die Vancouver-Klassifikation durchgesetzt. Im Wesentlichen bezieht sich diese Klassifikation auf die Art des Bruches, ihren Verlauf in Bezug zur Prothese sowie die Stabilität des Implantats.
Sie unterscheidet die Typen A, B und C, wobei bei den Typen A und B weitere Untergruppen unterschieden werden (Abbildung 1, Tabelle 1).
Wie stellen wir den Bruch fest?
Der Schlüssel zur bestmöglichen Therapie einer eingetretenen PPFF ist die genaue Analyse des Knochenbruchs vor der Operation.
Während bei einem einfachen Bruch klassische Röntgenaufnahmen ausreichend sind, ist bei komplexeren Brüchen zusätzlich ein Computertomogramm (CT) notwendig. Falls möglich erfolgt ein Vergleich mit den Voraufnahmen der Prothese, um den Bruchverlauf, die Implantat-Wahl und die Planung des Eingriffs mit grösstmöglicher Sicherheit bestimmen und durchführen zu können.
Welche Therapiemöglichkeiten gibt es?
In Abhängigkeit von Art und Verlauf des Bruchs im Bezug zur Prothese sowie der Implantat-Stabilität selbst, bestehen vielfältige Therapieoptionen.
Die konservative Therapie kann bei nicht dislozierten (nicht verschobenen) PPFF mit stabiler Prothese - unter Berücksichtigung des Allgemeinzustands des Patienten und dessen OP-Fähigkeit - eine Alternative darstellen.
In der wissenschaftlichen Literatur herrscht jedoch Konsens darüber, dass die konservative Therapie wegen ihren hohen Begleitkomplikationen nur in ausgewählten Fällen zur Anwendung kommen soll.
Die nachfolgend beschriebenen operativen Verfahren (siehe auch Tabelle 1) und deren Indikationen werden international empfohlen und kommen in der orthopädischen Klinik des Spitals Limmattal routinemässig zur Anwendung.
- Vorgehen bei Vancouver Typ A
Beim Typ A, mit einer Verschiebung der Knochenpartner von über einem Zentimeter, wird eine Versorgung mit einem Plattensystem oder mit Zuggurten mittels sogenannten Cerclagen und Kirschnerdrähten empfohlen. Während der ersten sechs Wochen nach der Operation ist in der Regel eine Teilbelastung empfohlen. Des Weiteren darf das Bein in der gleichen Zeit nicht aktiv abgespreizt werden, da sonst eine zweite knöcherne Lageveränderung der Knochen durch den muskulären Zug droht.
- Vorgehen bei Vancouver Typ B1 und C
Bei Typ B1- und C-Brüchen stellt die winkelstabile Platte die beste Behandlungsoption dar. Aufgrund ihrer vielseitigen Verankerungsmöglichkeiten und der ausgezeichneten Primär- und Rotationsstabilität kommt sie bei allen PPFF der Beine, bei welchen ein Prothesenerhalt möglich ist, zum Einsatz.
(Winkelstabile Platte: Funktionsprinzip eines Fixateurs externe. Die Platte und die speziellen Schrauben haben eine fixe Verankerung und führen zu einer höheren Stabilität.)
Der Vorteil der winkelstabilen Plattenosteosynthese besteht darin, dass bei Brüchen, die nahe bei der Prothese stattfinden (beziehungsweise bei Brüchen mit Beteiligung des Prothesenlagers), eine gute Stabilität bei gleichzeitiger Schonung der Bruchzone erreicht werden kann.
- Vorgehen bei Vancouver Typ B2 und B3
Bei Typ B2 und B3 ist ein Auswechseln der Prothese notwendig. Es gibt unterschiedliche (Revisions)-Endoprothesen, von zementfreien, modular aufbaubaren Implantaten über zementierte Revisions-Endoprothesen bis hin zu Tumor-Endoprothesen oder patientenspezifisch angefertigten Implantaten. Die Wahl erfolgt hauptsächlich nach der Art des Bruchs und der Knochenqualität.
Die häufigsten Komplikationen stellen hier die Infektionen (3 %) und die Pseudarthrosen (3,3 %) dar. Bei 5 % ist eine erneute Revisionsoperation erforderlich. Bereits bestehende Knochendefekte können zusätzlich durch ein sogenanntes Allograft (transplantiertes Knochengewebe) überbrückt werden.
Fazit
Die Behandlung dieser schwerwiegenden Erkrankung erfordert vom Operateur und allen Beteiligten spezialisiertes Wissen und vertiefte Erfahrung bezüglich der Osteosyntheseverfahren und unterschiedlichen Prothesensysteme.
Zunehmend sind ältere Patienten betroffen, welche bereits an anderen, teilweise schwerwiegenden Erkrankungen leiden. Diese müssen ebenfalls berücksichtigt und eine interdisziplinäre Betreuung der Patienten sichergestellt werden (zum Beispiel Vorhandensein einer Intensivstation, Akutgeriatrie, Kardiologie etc.). So kann eine Vielzahl von postoperativen Komplikationen und Begleiterkrankungen vermieden werden.
Ein weiterer wichtiger Faktor für den Heilungserfolg ist der Wille und die Mitarbeit des Patienten. Im Spital Limmattal kann dank des hausinternen Therapiezentrums so früh wie möglich mit der spezialisierten physiotherapeutischen Nachbehandlung begonnen werden.
Autor
Dr. med. Thomas Michniowski
Chefarzt Orthopädie
Spital Limmattal
Sekretariat Klinik für Orthopädie, Traumatologie & Handchirurgie
Urdorferstrasse 100
8952 Schlieren
+41 44 733 21 12